Trần Ánh Hồng
Senior Member
Mà những tên khoa học em đã đánh nghiêng, rùi superscript, subscript rùi cả mà nó ra như vậy là sao  (
(
Follow along with the video below to see how to install our site as a web app on your home screen.
Note: This feature may not be available in some browsers.
Mà những tên khoa học em đã đánh nghiêng, rùi superscript, subscript rùi cả mà nó ra như vậy là sao(
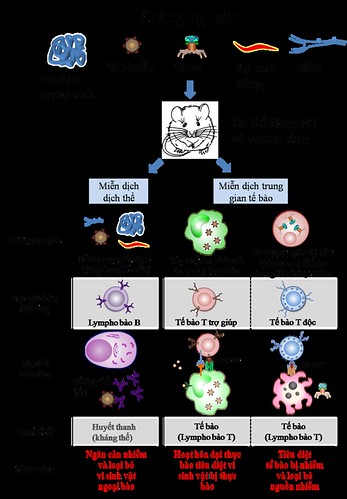
Chương 4 về cơ bản đã hoàn thành. Hiện tại các chương sau đã quá hạn nhưng không thấy dịch giả có ý kiến gì. Trong vòng 1 tuần kể từ hôm nay, nếu dịch giả của các chương này không liên hệ tôi sẽ thu hồi và dịch tiếp.
[FONT="]Chapter 9: Immunologic Tolerence [/FONT]- Phạm Đình Chương (30/1/2008 )[FONT="]
Chapter 10: Cytokine- Huỳnh Như Ngọc Hiển [/FONT](4/11/2007)
[FONT="] Chapter 11: Innate Immunity<o></o>[/FONT] - Nguyễn Đình Cường (15/12/2007)
[FONT="]Chapter 17: Autoimmunity and autoimmunity diseases<o></o>[/FONT] - Trần Thị Liên (10/11/2007) [FONT="]
Chapter 18: Immunodefficiency [/FONT]- Nguyễn Đình Cường (15/12/2007)
Mình dịch xong chứong 17 rùi đó. mọi người sửa giùm mình với nha
chương 10 em dịch 10 ngày anh nha, sửa dùm em chương 17 rùi gửi lại vào mail cho em, hay anh cứ post lên đây cũng được
được roài, em sẽ gửi cho anh luôn. Chương 17 em dịch xong rùi, thế thì em dịch tiếp chương 10 vậy nha, dạo này tương đối bận với lũ gà thí nghiệm nhưng mà vẫn còn thời gian "buôn dưa" nên em sẽ dịch tiếp nha.
em đang sửa lại chương 17, chương 10 đã có ai dịch chưa. Giờ thì em sợ ôm lắm rùi lại dịch linh tinh... hihihihi.... hết tuần này mới dịch được chương 10 anh ah