Phát hiện liên quan tới liệu pháp miễn dịch trong chữa trị một số bệnh ung thư của James P.Allison và Tasuku Honjo vừa nhận Giải Nobel Y học và Sinh lý học 2018 thực chất là gì?
Xin đăng tải bài viết của TS.BS Phạm Nguyên Quý, bác sĩ nội trú khoa Ung thư nội khoa, Bệnh viện Đại học Kyoto Nhật Bản. Anh là một trong những người khởi xướng dự án Y học cùng cộng đồng. Bài viết sẽ lý giải về giới hạn và tiềm năng của những phát hiện liên quan tới liệu pháp miễn dịch trong chữa trị một số bệnh ung thư do James P.Allison và Tasuku Honjo nghiên cứu. Đây là hai nhà khoa học vừa nhận Giải Nobel Y học và Sinh lý học 2018.
Ung thư là một dạng “tham nhũng” xảy ra trong cơ thể con người, vốn là tập hợp của hàng tỷ tế bào nhỏ li ti với công việc, chức năng khác nhau. Tế bào ung thư tăng sinh không kiểm soát, tạo thành những khối u bề thế chiếm hết đất sống và chất dinh dưỡng của tế bào thường. Cơ thể suy yếu kiệt quệ vì tế bào khỏe mạnh chẳng còn gì mà sống tiếp.
Những phương pháp tiêu diệt khối u như xạ trị, hóa trị kinh điển trước giờ đa số dựa trên nguyên tắc tấn công vào phương tiện sinh trưởng, sinh sản của tế bào với hi vọng là tế bào tăng sinh càng nhanh càng dễ bị tiêu diệt.
Như trong hóa trị, nguyên lý này là cơ sở của việc truyền thuốc gây độc tế bào một đợt vài ngày và nghỉ 2-3 tuần rồi truyền thuốc tiếp. Tế bào “ăn tham chết trước, ăn ít chết sau”, và cơ thể sẽ hồi phục trong 2-3 tuần đó để chuẩn bị trận đánh kế tiếp. Sau vài đợt “nhạy thuốc”, khối u sẽ teo nhỏ đi và bệnh được kiểm soát.
Lý thuyết là vậy nhưng thật ra có nhiều loại ung thư khác nhau và độ nhạy với các loại thuốc cũng khác nhau. Nhiều loại ung thư rất nhạy với hóa trị như Lymphoma, Germinoma,… nhưng cũng có những loại kém nhạy hơn; khi đó hiệu quả điều trị không được cao bằng.

Cốt lõi của vấn đề vẫn nằm ở chỗ rất khó phân biệt tế bào ung thư với tế bào thường. Cùng với tiến bộ khoa học người ta đã phát hiện thêm nhiều đặc tính khác biệt của khối u để nhắm đích tấn công chuẩn xác hơn, ít ảnh hưởng tới tế bào thường hơn.
Tuy nhiên, một hiện tượng quái lạ không có lời giải suốt vài chục năm qua là trong khối u có khá nhiều tế bào miễn dịch xâm nhập vào nhưng lại ở trạng thái bất hoạt. Nó được ví như một nhóm cảnh sát chuyên dẹp loạn nhưng khi vào đến sào huyệt lại đắp chăn nằm ngủ. Giáo sư James P Allison (Mỹ) và Tasuku Honjo (Nhật) là hai người đầu tiên tìm ra nguyên nhân tại sao như vậy.
Hóa ra, các tế bào ung thư sử dụng một nhóm tín hiệu để “đi đêm” và ru ngủ “cảnh sát” miễn dịch. Cụ thể hơn, đó là các tương tác tế bào liên quan tới phân tử có tên CTLA-4 và PD-1 làm tế bào miễn dịch xem khối u như là “người nhà” và không tấn công loại trừ nữa. Trong lâm sàng, các thuốc ức chế “giao tiếp ngầm” nói trên như nivolumab, pembrolizumab (kháng PD-1), hay ipilimumab (kháng CTLA-4)… đã được nghiên cứu phát triển dưới tên gọi chung là thuốc ức chế điểm kiểm soát miễn dịch (immune checkpoint inhibitor, ICI), giúp các chú “cảnh sát” bỏ được những bùa mê để tiếp tục công việc.
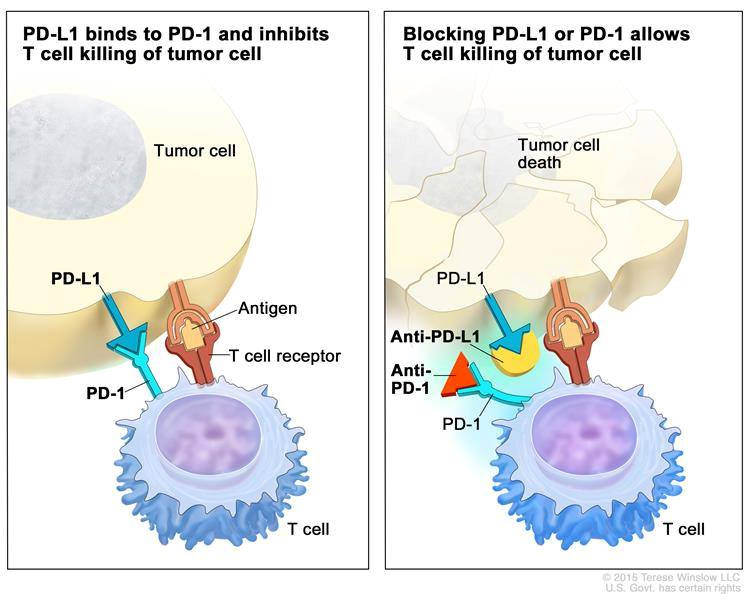
Ở nhiều loại bệnh như ung thư phổi, melanoma, ung thư thận, ung thư bàng quang, ung thư đầu mặt cổ, ung thư Hodgkin Lymphoma,… ICI đã chứng minh được hiệu quả tốt hơn hóa trị thông thường, được đưa vào sử dụng với chi trả từ bảo hiểm và thay đổi cục diện điều trị ung thư trên toàn thế giới chỉ trong thời gian ngắn. Gần đây, ung thư đại tràng, ung thư dạ dày, ung thư tử cung…cũng có thể được kiểm soát tốt nếu bệnh nhân có các đặc điểm sinh học phù hợp dự đoán nhạy với thuốc miễn dịch.
Tuy nhiên, xin nhấn mạnh chữ “nếu” vì không phải thuốc miễn dịch có tác dụng với các loại ung thư, hay với mọi người. Là bác sĩ có kinh nghiệm sử dụng và tham gia vài thử nghiệm lâm sàng với thuốc ức chế điểm kiểm soát miễn dịch tại Đại học Kyoto, tôi thấy vẫn còn khá nhiều bệnh nhân mà hệ miễn dịch không kích hoạt để đánh lại ung thư khi dùng thuốc này.
Hệ miễn dịch “bị trơ” hoặc quá yếu có thể do nhiều yếu tố (ví dụ tế bào ung thư sử dụng hàng tá “thẻ bài” ru ngủ tế bào miễn dịch mà thuốc chỉ xử lý được vài cái, thuốc có thể bị lờn,…) và vẫn cần làm thêm nhiều nghiên cứu để tìm ra nguyên nhân, từ đó chọn lọc nhóm bệnh nhân có khả năng hưởng lợi nhiều nhất từ những điều trị còn mắc tiền này.
Nhận ra những kẻ phản thùng trong chính cơ thể mình là điều không dễ. “Đánh chuột mà không vỡ bình” là mục tiêu, ước mơ không hề sai trong điều trị ung thư, và các bác sĩ và các nhà khoa học vẫn đang ngày đêm tìm tòi thêm cách mới.
Để nâng cao hiệu quả điều trị, ngoài thuốc men và chiến lược phối hợp các vũ khí điều trị, bệnh nhân cần hiểu rằng cuộc chiến với ung thư là cuộc chiến với chính mình, từ việc tuân thủ phác đồ điều trị, bỏ thuốc lá rượu bia cho tới chăm chỉ tập thể dục và ăn ngủ điều độ,… Những việc trên đều liên quan tới việc thay đổi chính mình. Đó là một cuộc đấu tranh chống lại thói quen, tính ì của bản thân mà tế bào ung thư sợ nhất là ý chí và thay đổi đó.





