Y học cá thể hóa sẽ là mô hình y học của tương lai: dùng đúng thuốc, chữa đúng bệnh cho đúng người để đạt hiệu quả đúng như mong muốn.
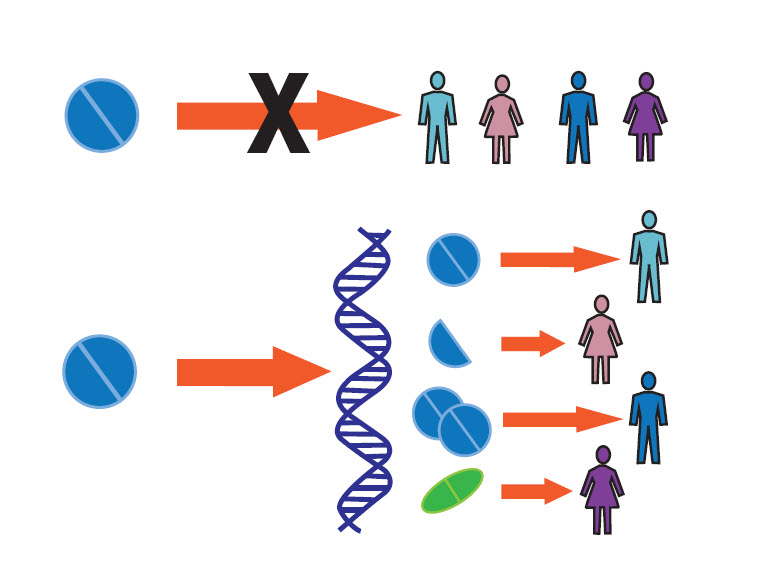
Cơ thể mỗi người đều độc đáo và đặc biệt, có xu hướng phản ứng với dược liệu theo những cách khác nhau rất khó dự đoán. Điều này tạo nên một trong những khác biệt cơ bản giữa y học phương Đông và phương Tây: tính cá thể và quần thể.
Tây y được xem là có tính quần thể, so với Đông y mang tính cá thể. Khi điều trị bằng thuốc Tây, những người mắc cùng chứng bệnh sẽ dùng cùng loại thuốc. Ưu điểm là thuận tiện, dễ phổ biến nhưng lại bỏ qua đặc trưng của cơ thể mỗi người. Trong khi đó, Đông y bốc thuốc tùy thể trạng người bệnh nên khả năng thích ứng thuốc tốt hơn, tuy nhiên hiệu quả điều trị không ổn định, phụ thuộc nhiều vào tay nghề thầy thuốc.
Trong thập kỷ qua, những tiến bộ đáng kinh ngạc của di truyền học hiện đại, đặc biệt là thành quả nghiên cứu tế bào gốc và bản đồ gene người đã giúp các nhà khoa học dự đoán được phản ứng của cơ thể nhờ phân tích bộ gene của chính người bệnh. Xu hướng “cá thể” trong y học phương Tây đang được đánh thức để hình thành mô hình mới đầy hấp dẫn: y học cá thể hóa.
Y học cá thể hóa
Y học cá thể hóa (PM – personalized medicine) là mô hình y tế đề xuất phương pháp chăm sóc sức khỏe tùy biến, với các quyết định y tế (chẩn đoán, dự phòng, chăm sóc, điều trị) và các sản phẩm y tế (thuốc, thực phẩm chức năng…) được thiết kế riêng cho từng bệnh nhân dựa trên thông tin di truyền của chính họ và đặc thù căn bệnh.
Căn cứ vào bản đồ gene của mỗi người, PM sử dụng những chẩn đoán phức tạp và tinh tế để đưa ra phác đồ điều trị chính xác, phù hợp đặc điểm di truyền của
PM căn cứ vào thông tin di truyền để chữa bệnh
từng người ở cấp độ phân tử nên còn được gọi là “y học dựa trên bằng chứng” hay “y học chính xác”. Khoa học đã chứng minh rất nhiều căn bệnh có nguồn gốc từ kiểu gene nên đây là bước tiến quan trọng hướng đến việc điều trị hiệu quả hơn với ít tác dụng phụ.
Hiện nay PM mới dừng lại ở mức độ phân nhỏ nhóm bệnh nhân để đưa ra phương pháp điều trị, nhưng một khi bản đồ gene người hoàn toàn được giải mã, PM sẽ càng thêm hoàn thiện. Chẳng mấy chốc, các bác sĩ có thể thiết kế những mô hình chăm sóc sức khỏe “vừa khít” hoàn hảo cho từng người.

So sánh với y học truyền thống
Phương pháp điều trị của y học truyền thống cũng tương tự như một bài toán “thử và sai”. Dựa trên hồ sơ bệnh lý, bác sĩ xem xét các triệu chứng, các yếu tố như môi trường, tuổi tác, giới tính… và đưa ra chẩn đoán có nhiều khả năng nhất, từ đó kê toa thuốc và cách điều trị thích hợp. Nếu việc điều trị không hiệu quả hay có tác dụng phụ, bác sĩ sẽ thay đổi liều lượng và tìm loại thuốc khác thay thế. Chu kỳ lặp đi lặp lại đến khi đạt hiệu quả trị bệnh mong muốn. Thực tế chứng minh, hầu hết các loại thuốc hiện nay không thật sự hiệu quả với 60% bệnh nhân sử dụng.
Với PM, bệnh nhân sẽ được tiến hành một loạt các thử nghiệm di truyền ở cấp độ phân tử. Bác sĩ dựa trên những thông tin này để dự đoán xu hướng mắc bệnh, phát hiện bệnh sớm, gợi ý thay đổi lối sống cho phù hợp và đề ra phương pháp điều trị tối ưu.
Chẳng hạn trước khi tiến hành hóa trị, bệnh nhân ung thư sẽ được kiểm tra, xác định xem cơ thể có thích ứng được với hóa trị không để thay bằng liệu pháp khác nếu cần. Bác sĩ còn biết được khối u của bệnh nhân đáp ứng tốt với loại thuốc nào, không đáp ứng với loại nào để tránh các tác dụng phụ nghiêm trọng. Đây là bước đột phá lớn so với y học truyền thống vốn chỉ đưa ra phương pháp chữa bệnh chung chung với hiệu quả trung bình cho tất cả bệnh nhân.
Tuy nhiên cần lưu ý, bệnh tật xuất hiện không chỉ do tương tác giữa gene-gene mà còn bởi tương tác giữa gene với các điều kiện của môi trường, đó là những tác nhân mà khoa học chưa phân tích đầy đủ. Chính vì vậy dù là y học truyền thống hay PM, quá trình trao đổi giữa bác sĩ với bệnh nhân để tìm hiểu bệnh sử cá nhân và gia đình vẫn là khâu không thể thiếu.
Bách phát bách trúng
Theo tiến sĩ Lillian Siu, một bác sĩ chuyên khoa tại bệnh viện Princess Margaret ở Toronto đang sử dụng mô hình PM trong điều trị cho biết, PM giúp bà dễ dàng đưa ra một phác đồ điều trị “bách phát bách trúng” cho bệnh nhân:
- Đúng thuốc
- Đúng bệnh
- Vào đúng thời điểm
- Với đúng liều lượng
- Cho đúng người
- Và đạt kết quả đúng như mong muốn
Mô hình này không chỉ tối đa hóa hiệu quả điều trị mà còn giảm thiểu tác dụng phụ. “Giảm tác dụng phụ sẽ bớt đi rất nhiều đau đớn và thời gian chữa bệnh, đồng nghĩa với việc cải thiện chất lượng cuộc sống bệnh nhân và cả gia đình”, tiến sĩ Siu nói thêm.
Mô hình PM hiện nay được ứng dụng khá phổ biến trong lĩnh vực chăm sóc tiền sản tại Mỹ. Ba tháng đầu thai kỳ, thai phụ được làm một số sàng lọc di truyền bằng xét nghiệm máu đơn giản để phát hiện những bất thường trong nhiễm sắc thể như hội chứng Down. Kế tiếp – các chuyên gia cho biết – điều trị ung thư, tim mạch, rối loạn thần kinh, tiểu đường, béo phì và Alzheimer là những lĩnh vực mà PM dự kiến đặc biệt hữu ích trong tương lai.
Lợi ích về mặt kinh tế
Tiết kiệm chi phí y tế cho xã hội là một ưu điểm khác không thể không nhắc đến của PM nhờ phân bổ nguồn lực y tế hiệu quả. Tuy khâu tốn kém nhất trong quy trình hiện nay là bước giải mã bộ gene của người bệnh, nhưng với tiến bộ của ngành sinh học phân tử, mức giá này đã giảm nhanh từ 500.000 USD trong năm 2000 xuống còn 50.000 USD năm 2010. Theo nhận định của tạp chí New England Journal of Medicine, chi phí sẽ sớm giảm xuống dưới ngưỡng 1.000 USD, thậm chí là vài trăm USD cho việc giải mã một bộ gene hoàn chỉnh trong vài năm tới.
Riêng với ngành sản xuất dược phẩm, y học cá thể hóa là thị trường đầy tiềm năng nhưng cũng không ít thách thức. Hiện nay các công thức thuốc được thử nghiệm trong phòng thí nghiệm trên động vật, kế đó là thử nghiệm lâm sàng trên người trước khi tung ra thị trường. Quy trình này tốn kém và mất thời gian nhưng hiệu quả không chắc chắn. Nhiều loại thuốc gây tác dụng phụ khi sử dụng và phải thu hồi, tốn kém chi phí lại gây hậu quả nghiêm trọng. Với PM, khi bác sĩ đã xác định được những dược liệu mà cơ thể bệnh nhân đáp ứng tốt, họ có thể tạo ra loại thuốc hiệu quả cao, tiết kiệm thời gian và ngân sách thử nghiệm. Điều này có thể sẽ ảnh hưởng không nhỏ đến nguồn lợi khổng lồ nhờ sản xuất thuốc hàng loạt trên quy mô lớn của các công ty dược phẩm. Tuy nhiên, thực hiện vấn đề này thật không dễ dàng.
Thông tin di truyền – thông tin mật?
Nhược điểm của mô hình PM là vấn đề đạo đức. Mối nguy tiềm ẩn của việc sử dụng thông tin di truyền là bệnh nhân có thể bị chẩn đoán không chính xác về nguy cơ mắc bệnh nếu chỉ dựa trên thông tin về gene mà bỏ qua những yếu tố tác động khác đến người bệnh. Kế đó là việc bảo mật thông tin cá nhân. Câu hỏi đặt ra là người bệnh sẽ như thế nào nếu biết mình có nhiều khả năng chết trẻ? Những chẩn đoán sai lầm có thể gây rất nhiều đau khổ cho cả bệnh nhân lẫn người thân.
Vấn đề đang được bàn cãi hiện nay là trách nhiệm của nhân viên y tế, dù vô tình hay cố ý, cung cấp thông tin sai lệch hoặc phát tán thông tin cá nhân sai quy định. Các quy định pháp lý trong lĩnh vực này vẫn đang từng bước được hình thành. Năm 2008 Mỹ đã thông qua Luật chống kỳ thị thông tin di truyền (GINA – Genetic Information Nondiscrimination Act) nhằm bảo vệ bệnh nhân khỏi bị phân biệt đối xử do thông tin di truyền bị rò rỉ.
Thông tin di truyền cần bảo mật
PM là mô hình tiềm năng nhưng những tiến bộ trong nghiên cứu chưa phải yếu tố duy nhất quyết định liệu người bệnh có thật sự được hưởng lợi ích từ PM hay không, điều này còn phụ thuộc vào cơ sở hạ tầng dịch vụ y tế và tốc độ ứng dụng công nghệ sinh học phân tử tại mỗi quốc gia. Tại những nước phát triển như Anh, Pháp, Mỹ hiện nay, việc thu thập và sàng lọc thông tin di truyền để xác định dấu chỉ sinh học ung thư đã trở thành bước không thể thiếu trong quy trình khám sức khỏe. Mô hình PM còn đòi hỏi sự hợp tác chặt chẽ trong mạng lưới các bác sĩ, chuyên gia công nghệ sinh học, công ty dược phẩm… để xác định liệu pháp tối ưu cho bệnh nhân.
Dù còn rất nhiều rào cản, nhưng với những thành tựu hiện nay có thể khẳng định, y học cá thể hóa không còn là câu chuyện hoang đường hay giấc mơ viển vông mà là lời cam kết chắc chắn thành hiện thực!
Theo STINFO





